Patellofemoral smerte (PFS) kjennetegnes ved smerter rundt eller bak patella ved belastet knefleksjon. Patella er et senebein som glir i furen mellom femurkondylene og beskytter leddflatene når kneet er i fleksjon. Patella øker også momentarmen for quadriceps, og dermed ekstensjonsmomentet over kneleddet. Det er store krefter som virker mellom patella og femurkondylene, 0,5 ganger kroppsvekt ved gange, og over 7 ganger kroppsvekt ved en dyp knebøyning uten ytre belastning.58 PFS er en vanlig årsak til fremre knesmerte, og utgjør 25%-30% av alle kneplager hos idrettsaktive. Det er hovedsakelig unge mennesker som rammes (18-40 år), og kvinner har mer enn dobbelt så høy risiko for å få diagnosen.18, 27 Problematikken rundt PFS forsterkes ved at prognosen er relativt dårlig. Så mange som 1/3 av pasientene har fortsatt plager etter 1 år at diagnosen ble satt, og mange har tilbakevendende plager. 58, 66
Det er bredt akseptert at årsaken til PFS er mulitfaktoriell, og pasientene opplever ofte gradvis økende smerter uten forutgående traume. En av hovedteoriene for utvikling av PFS er at patella ligger lateralt forskjøvet i forhold til femur, noe som gir økt belastning på brusk og underliggende beinstruktur. Det er et komplekst nettverk av nerver og kapillærårer i subchondralt beinvev. Det er funnet opp til 50% høyere væskeinnhold i patella hos kvinnelige løpere med PFS i forhold til friske. Dette tyder på venøs hyperemi og økt ekstracellulær væske som kan lede til økt intraosseøst trykk og smerte.39 Andrepotensielle årsaker til smerte er tap av vevs homeostase i patellofemoralleddet som følge av patofysiologiske prosesser. Dette inkluderer inflammasjon i synovialhinne og den infrapatellare fettputen (Hoffas), neurom i retinakler, økt intraossøst trykk og økt osseøs metabolsk aktivitet. Det er sannsynlig at et slik eventuell tap av vevshomeostase også er forårsaket av en lateral forskyvning av patella i forhold til femur.58
PFS kan ha utspring fra alle de innerverte strukturene som er nevnt over, og flere vev kan være involvert samtidig. Ved langvarige smerter kan det oppstå endringer i nervesystemet. For pasienter med langvarige smerter vil kartlegging av psykososial status, fear avoidance og andre faktorer som kan føre til sensitivisering av nervesystemet være viktig. Informasjon om smerte- og sensitiviseringsmekanismer, samt hvordan disse kan håndteres bør alltid være en del av behandlingsopplegget for disse pasientene.51
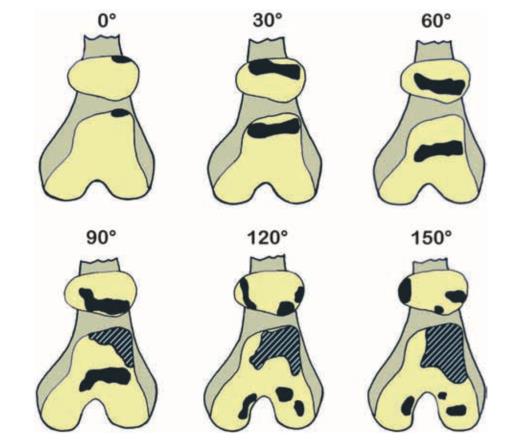
Krefter som virker på patellofemoralleddet
For å beskrive kreftene som virker på patellofemoralleddet brukes begrepene patellofemoral kraft og patellofemoralt stress.
Patellofemoral kraft kalkuleres på bakgrunn av kreftene som virker på quadriceps- og patellarsenen, og vinkelen på disse i forhold til patellofemoralleddet.29
Patellofemoralt stress, er patellofemoral kraft fordelt på kontaktflaten.
Patellofemoralt stress øker når kraften som virker mellom patella og femur blir større og/eller ved at kontaktflaten mellom patella og femur blir mindre. Kontaktflaten mellom patella og femur varierer avhengig av graden av knefleksjon. PFS pasienter, og pasienter med patellaluksasjon, har ofte mer enn 40% mindre kontaktflate mellom patella og femur enn friske.29, 38 Patellofemoralt stress benevnes i Megapascal (MPa, 10 MPa = ca 1 kg/mm2).
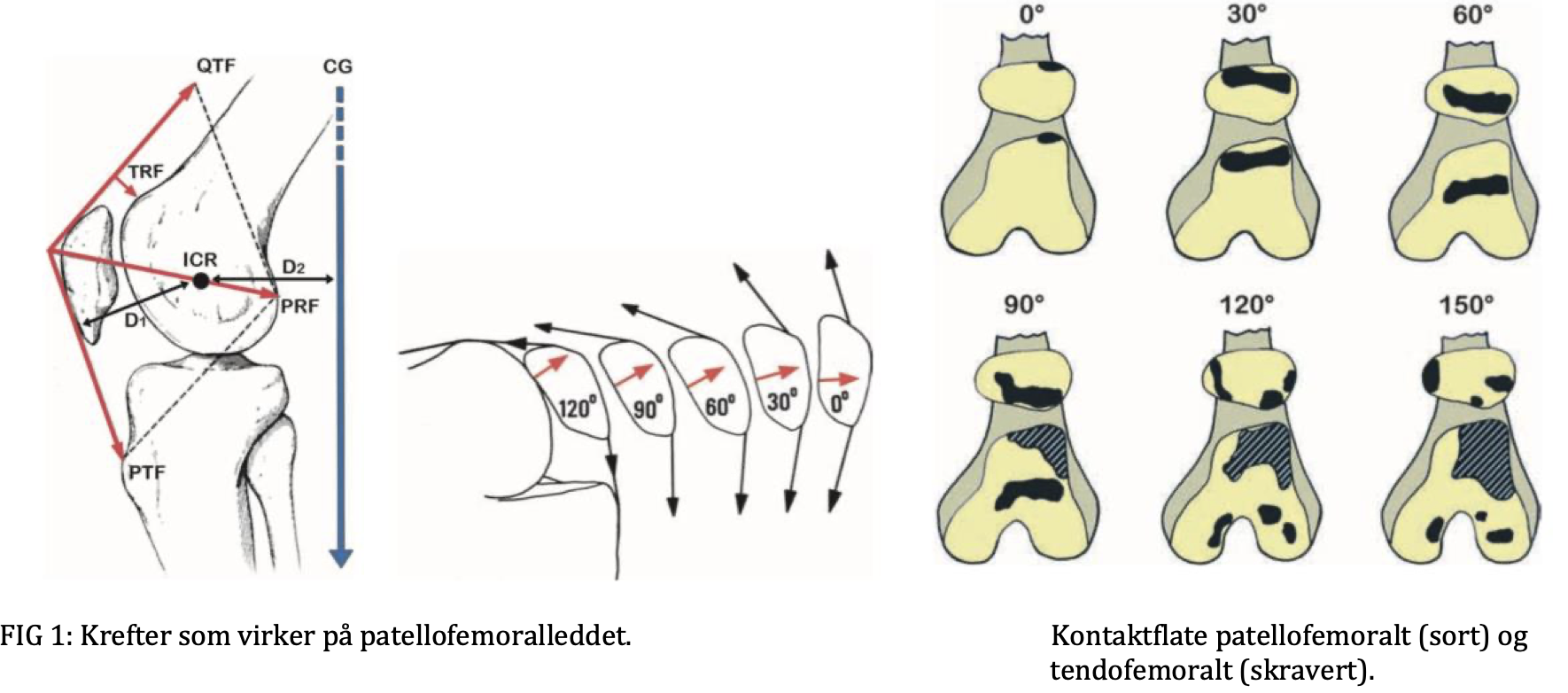
Fra Schindler et al 2011
Quadriceps vinkel (Q-vinkel)
Quadriceps beveger tibia via rotasjonsaksen i kneet, og skaper ekstensjon i kneet. Kraftvektoren til quadriceps har tradisjonelt blitt regnet fra spina iliaca anterior superior (SIAS), men en nyere studie viser at denne virker fra sentrum av patella til et punkt like lateralt for caput femoris, anteriort for collum femoris.73 Festet for patellarsenen sitter lateralt for denne kraftlinjen, og vinkelen mellom retning på vektoren fra patellarsenen og quadricepsvektoren kalles Q-vinkel. Dette medfører at
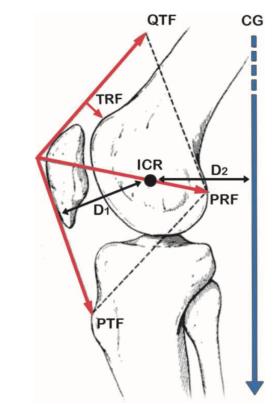
kontraksjon av quadriceps skaper en lateral kraftvektor som virker på patella. Patellofemoralt stress øker da ved at laterale fasett på patella blir presset mot laterale femurkondyl.
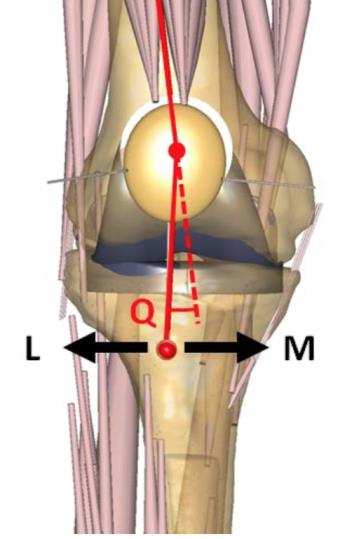
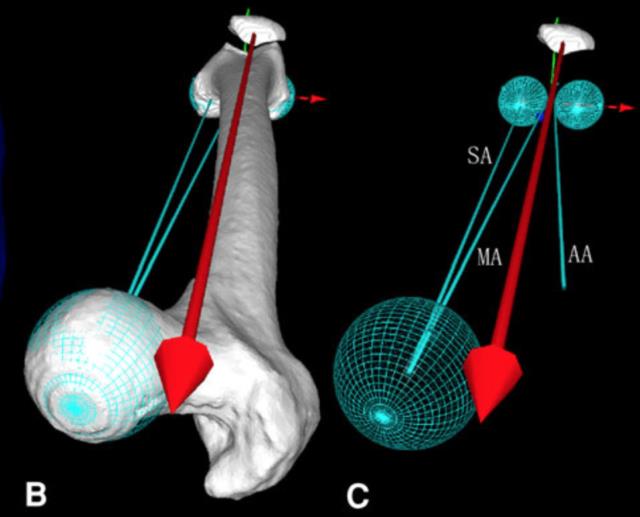
FIG 2: Kraftvektor for quadriceps Fig 3: Q-vinkel
Fra Tanifuji et al 2013 Fra Asseln et al 2013
Jo større Q-vinkel, jo større blir det laterale draget på patella, og jo større blir predisposisjonen for lateral glidning av patella.60
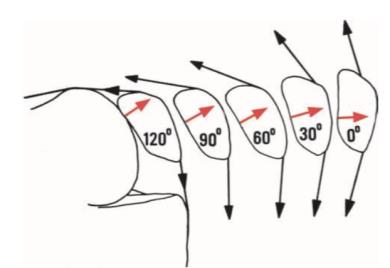
Den statiske Q-vinkelen har tidligere vært tillagt stor betydning. Det er imidlertid stor variasjon i statisk Q-vinkel mellom kjønn og individer,4 og det er ikke funnet signifikant forskjell i statisk Q-vinkel mellom pasienter med PFS og symptomfrie kontroller.23 Q-vinkel er imidlertid dynamisk, og påvirkes av rotasjon av tibia i forhold til femur (Fig 4). Ved gange nedover i trapp, har pasienter med PFS vist større maksimal dynamisk Q- vinkel sammenlignet med en smertefri kontrollgruppe (39 mot 24).23
Små endringer i Q-vinkel kan ha stor påvirkning på patellofemoral belastning. En økning på 10 har vist seg å resultere i 45% økning i kompresjon mot laterale del av patella mot laterale femurkondyl.56
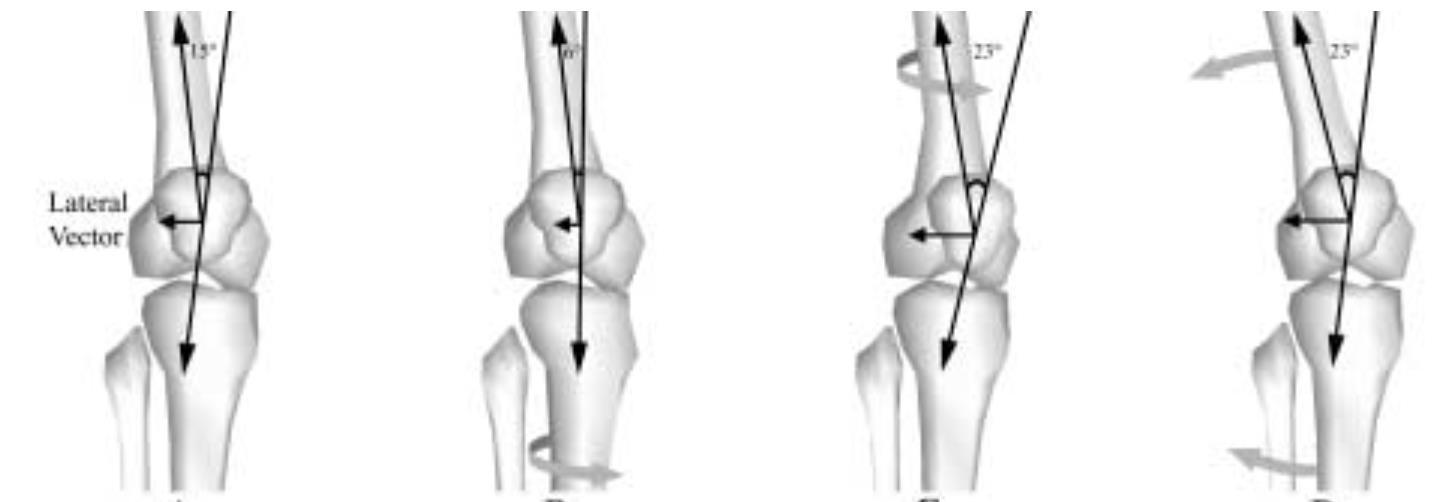
FIG 4: Dynamisk Q-vinkel Fra Powers et al 2003
Quadriceps
De ulike muskelbukene i quadriceps har forskjellig fiberretning. Dette gjør at de ulike muskelbukene virker på patella med litt ulike kraftvektorer. Vastus medialis obliquus (VMO) har en skrå fiberretning som gjør den i stand til å motvirke det laterale draget, og holde patella i posisjon mellom femurkondylene (Fig 5). Nedsatt kraft og endret timing av vastus medialis i forhold til vastus lateralis var lenge en hovedhypotese for utvikling av PFS. Trening av VMO var derfor tidligere høyt prioritert i behandlingen.30
Det er rapportert quadricepsatrofi hos 45% av pasientene med unilateral PFS. Med atrofi menes en forskjell fra det ene beinet til det andre på minst 8,5%.32 Til tross for noen uoverensstemmelser antyder hovedtyngden av studier på at det ikke oppstår selektiv atrofi mellom de ulike muskelbukene i quadriceps.2, 15, 32, 34 Muskelatrofi som følge av nedsatt bruk er ikke jevnt fordelt i muskelen. Tap av muskelmasse er størst i området med størst tverrsnitts areal.3, 47
Visuell inspeksjon og omkretsmåling er ikke nøyaktig nok til å vurdere quadricepsatrofi hos pasienter med PFS. Ultralyd er et verktøy som har blitt mer og mer tilgjengelig. Ultralydsmåling har vist god validitet med hensyn til å evaluere tverrsnittsareal av quadriceps, og kan være et godt verktøy for å vurdere quadricepsatrofi.33
Hos voksne er redusert quadricepsstyrke en kjent risikofaktor for PFS. Hos unge peker imidlertid forskningen mot at redusert styrke i quadriceps er en konsekvens av PFS. Det er imidlertid ikke alle pasienter med PFS som har atrofi av quadriceps 34, 66
En systematisk review med metaanalyse konkluderte med en trend mot forsinket aktivering av vastus medialis obliquus i forhold til vastus lateralis hos pasienter med PFS. Den forsinkede aktiveringene var imidlertid ikke til stede hos alle pasientene med PFS, og det var en stor variasjon med hensyn til timing på aktiveringen hos friske. Den kliniske og terapeutiske relevansen er derfor uklar.17
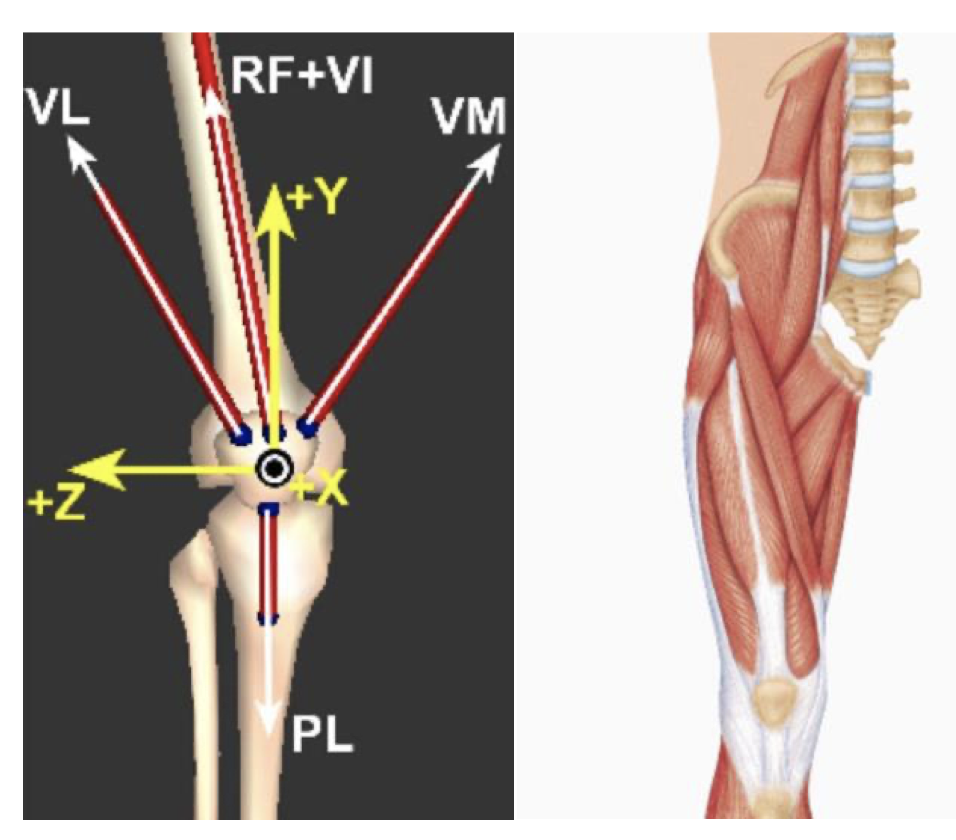
FIG 5: Quadriceps kraftvektorer Fra Powers et al 59
Hofteleddet
Hofteleddet har stor mobilitet, og er avhengig av god muskelkontroll for å være stabilt. Som enkeltmuskel er gluteus maximus best egnet til å gi 3-dimensjonal stabilitet for hofteleddet, siden muskelen gir motstand mot fleksjon, adduksjon og innadrotasjon. Gluteus maximus er den sterkeste utadrotatoren i hofteleddet, hjulpet av de dype utadrotatorene og de bakre fibrene av gluteus medius.
Gluteus medius har som hovedfunksjon å stabilisere bekkenet i frontalplanet ved å kontrollere adduksjon i hoften.56 Gluteus maximus og gluteus medius mister kraft for henholdsvis utadrotasjon og abduksjon ved økende hoftefleksjon. Dynamisk kontroll av hofteleddet kan derfor være mer utfordrende i aktiviteter der hofteleddet er flektert.56 Patella er fiksert via patellarsenen til tuberositas tibia. Rotasjon av femur kan derfor skje under en stasjonær patella, spesielt når quadriceps er kontrahert. Ved bruk av dynamisk MR er det vist at lateral glidning og tilt av patella hovedsakelig er forårsaket av femoral innadrotasjon, i stående stilling. Det gjelder spesielt ved lavere knevinkler, altså mot full ekstensjon.57, 62
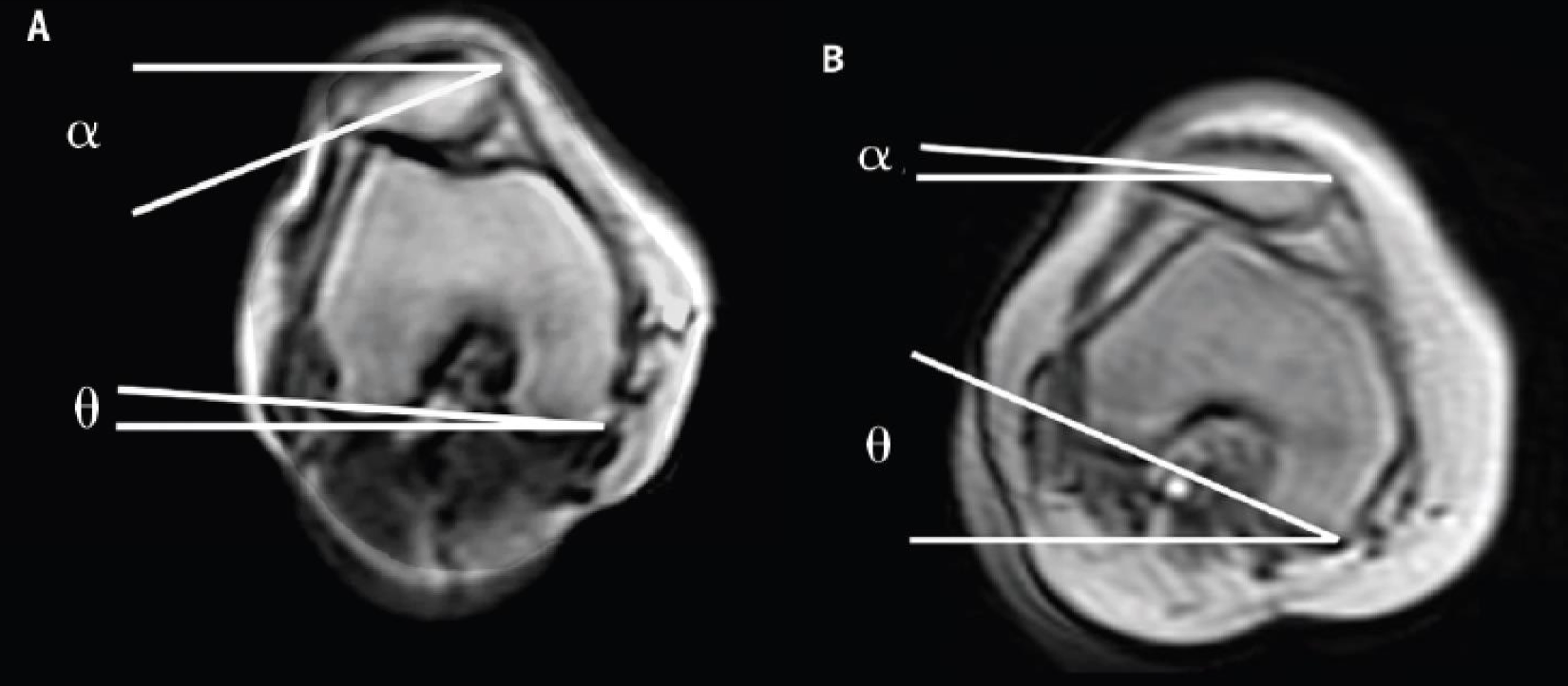
FIG 6: Sammenligning av patellofemoral kinematikk; A: Ikke vektbærende stilling, B: Vektbærende stilling; her observeres innadrotasjon av femur som reduserer kontaktflaten mellom femur og patella.
Fra Powers et al 2003
Innadrotasjon av femur gir økt belastning på laterale del av patella og laterale femurkondyl. Kvinner med PFS har vist nesten dobbelt så mye innadrotasjon av femur ved ettbeins knebøy sammenlignet med asymptomatiske.56
Nedsatt motorisk kontroll og/eller svake hofteabduktorer kan medføre adduksjon i hoften ved ettbeins belastning. Isolert abduksjon i hoften øker varusstresset i kneleddet og gir økt belastning på de mediale bløtdelsstrukturene i kneet.9 (Figur 7B).
Nedsatt styrke i hofteleddets abduktorer kan også føre til et bevegelsesmønster med økt abduksjon i hoften for å kompensere for manglende evne til å stabilisere bekkenet. Dette skjer ofte i kombinasjon med innadrotasjon av femur.43, 78 (Figur 7C)
Økt hoftefleksjon og redusert knefleksjon er det vanligste bevegelsesmønster som observeres hos pasienter med PFS, muligens som en strategi for å redusere smerte. I kombinasjon med innadrotasjon av femur gir dette høyere patellofemoralt stress. Dette kan over tid kan gi opphav til PFS.43, 78
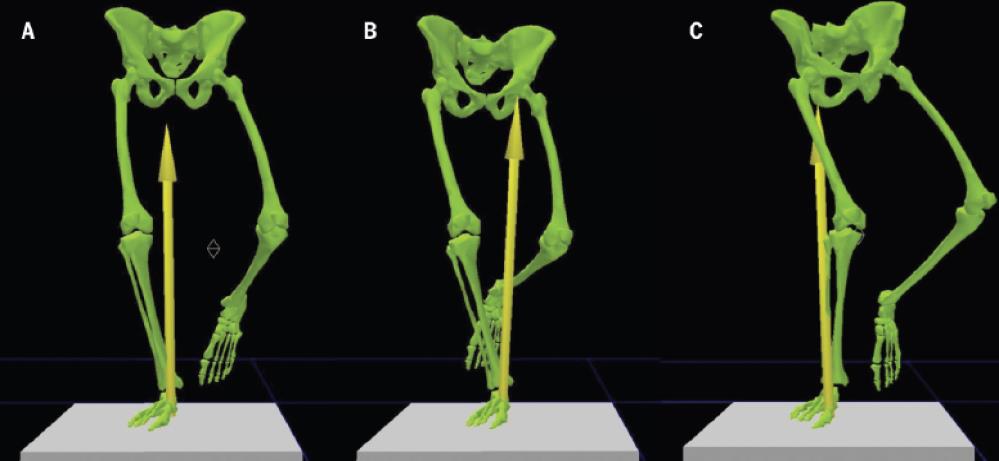
FIG 7: Bevegelse av bekkenet i frontalplanet kan påvirke knemomentene. Fra Powers et al 56
Valgus i kneleddet kan være et resultat av adduksjon av femur i forhold til bekkenet, abduksjon av tibia i forhold til femur, eller en kombinasjon av begge disse faktorene. Dette gir økt dynamisk Q-vinkel. Økt femoral adduksjon ved dynamisk bevegelse kan være forårsaket av svake hofteabduktorer, hovedsakelig gluteus medius. Adduksjon av femur observeres ofte klinisk ved at kontralaterale del av bekkenet synker ned.57 Adduksjon i hoften oppstår ofte samtidig med innadrotasjon av femur.78
Strukturelle variasjoner som coxa vara, økt anteversjonsvinkel og bredt bekken kan disponere for økt kne valgus. Et bredt bekken vil øke den ytre momentarmen, og dermed tyngdekraftens moment. Sammen med svakhet i hofteabduktorene kan dette medføre at styrkekapasiteten til hofteabduktorene overstiges, og det oppstår bevegelse av bekkenet i frontalplanet samt adduksjon av femur.57
Økt vinkel mellom femurskaftet og lårhalsen, coxa vara, påvirker momentarmene i hofteleddet. Reduksjon av abduktormomentet i hofteleddet vil redusere kraften som gluteus medius virker på hofteleddet med, og kan gi endret hofte kinematikk.
Selv om pasienter med PFS har vist signifikant større vinkel mellom lårhals og femurskaftet er denne forskjellen liten, gjennomsnittlig 4,4. Det er usikkert om dette er nok til å være klinisk relevant.
Økt femoral anteversjon er assosiert med økt passiv og dynamisk innadrotasjon i hofteleddet. Det er vist at økt femoral anteversjon øker patellofemoralt stress. I kombinasjon med økt vinkel mellom lårhals og femurskaftet kan dette gi opptil 69% reduksjon i momentarmen til gluteus medius.
Det er rapportert ulike funn med hensyn til anteversjon hos pasienter med PFS. I en studie av kvinner med PFS fant forskerne ingen signifikant forskjell i forhold til friske. I en annen studie som så på både menn og kvinner hadde pasientene med PFS økt anteversjonsvinkel. Pasientene i denne studien var ikke blitt bra ved konservativ behandling, og den inkluderte også pasienter med patellar instabilitet. For enkelte pasienter kan disse anatomiske faktorene ha betydning. Unormal hoftekinematikk ser imidlertid ut til å være mer knyttet til nedsatt funksjon i musklene rundt hofteleddet.71
Bevegelse fra foten og opp
I løpet av de første 30% av en gangsyklus skjer det en subtalar pronasjon som medfører at tibia roterer innover 6-10. Det er et tett biomekanisk forhold mellom bakfoten og tibia, og unormal pronasjon har blitt foreslått som en mulig årsak til PFS. Med unormal pronasjon menes for stor pronasjonsbevegelse, eller at pronasjonen skjer på feil tidspunkt (for eksempel når foten skulle vært i supinasjon). Økt pronasjon vil gi økt
innadrotasjon av tibia, noe som gir økt stress på bløtdeler i underekstremiteten. Økt innadrotasjon vil imidlertid minske Q-vinkel, og dermed redusere de laterale kreftene som virker på patella.
Tiberio et al74 har beskrevet et teoretisk scenario der tibia må rotere utover i forhold til femur for å kunne ekstendere kneet i midtre del av standfasen i gange (screw-home mekanisme). For å kompensere for manglende innadrotasjon av tibia som følge av at foten ikke re-supinerer må femur rotere innover i forhold til tibia, slik at tibia er i relativ utadrotasjon til femur. Økt innadrotasjon av femur vil da føre til at patella beveger seg medialt for kraftlinjen til quadriceps og tuberositas tibia, og øke Q-vinkelen.74 (Fig 8) Det er altså en plausibel teoretisk forklaring på hvordan pronasjon i foten kan påvirke patellofemoralleddet. For at dette skal skje må imidlertid pronasjonen til slutt resultere i innadrotasjon av femur. Studier har imidlertid rapportert at størrelsen på pronasjon ikke er assosiert med størrelsen på rotasjon av tibia og femur, og at størrelsen på rotasjon av tibia er heller ikke assosiert med størrelsen på rotasjon av femur. Økt rotasjon av tibia gir derfor ikke nødvendigvis utslag i økt innadrotasjon av femur. Dette er ikke overaskende, siden kneet er designet for å absorbere rotasjonskrefter gjennom bevegelse i transversalplanet. Videre er ratioen av eversjon i bakfoten i forhold til rotasjon av tibia svært variabel mellom ulike individer. Andre studier har rapportert at det ikke er sammenheng mellom bevegelse i bakfoten og dynamisk Q-vinkel i standfasen under gange.57
En studie som sammenlignet pronasjon i foten hos personer med PFS med en kontrollgruppe fant ingen signifikant forskjell i maksimal pronasjon, maksimal pronasjonshastighet og total bevegelse i bakfoten hos løpere. Forfatterne konkluderte med at bevegelsen i bakfoten ikke var en signifikant variabel for å utvikle PFS. En annen studie fant ingen forskjell med hensyn til størrelse og timing av pronasjon i foten og rotasjon av tibia mellom pasienter med PFS og friske kontroller. Noen av personene i studien viste tegn til bevegelsesmønsteret beskrevet av Tiberio et al74, men dette mønsteret var ikke tilstede hos alle personene i studien. Det er ikke alle pasienter med PFS som har unormal pronasjon, og størrelsen på rotasjon av tibia og femur kan ikke forutsies på grunnlag av størrelse eller timing av pronasjon i foten. En kan derfor ikke anta at det er en årsak-virknings sammenheng mellom unormal pronasjon og PFS.57
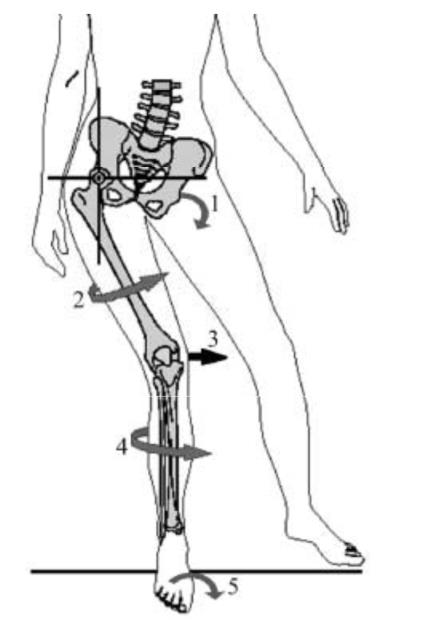
FIG 8: Potensielle bidragsytere til ikke optimal posisjonering av kroppssegmenter
Fra Powers et al 2003
Kliniske tester for PFS
Vi har pr i dag ingen virkelig gode tester for å diagnostisere PFS. Testene har jevnt over vist lav diagnostisk nøyaktighet. En kombinasjon av tester er heller ikke i stand til å stille diagnosen PFS.19, 52 Diagnosen stilles derfor som oftest etter eksklusjonsprinsippet, i fravær av annen patologi som kan gi smerter i området, for eksempel meniskskade, tendinopati, bursitt osv.66 Billeddiagnostiske undersøkelser for å utelukke annen patologi kan være nyttig i den kliniske resonneringsprosessen.19, 52
I en systematisk review på kliniske tester for PFS gav ingen av testene en positiv likelihood ratio (LR+) større enn 5 og samtidig en negativ likelihood ratio (LR-) mindre enn 0,2. Klikk her om du vil vite mer om begrepene likelihood ratio (LR+/-), SpPin og SnNout. Smerte ved knebøy (LR- 0,2) og patellar tilt test (LR+ 5,3) gav en sterk tendens i retning av en PFS diagnose. Smerte ved knebøy var den mest sensitive testen (LR- 0,2). De fleste av de tradisjonelle testene for PFS gjøres i ikke belastet stilling, og har som mål å evaluere funksjon av quadriceps, spesielt vastus medialis obliquus (VMO). Det er gjennom en rekke studier vist at PFS er multifaktoriell, og VMO funksjon har de siste årene fått mindre betydning. Disse testene bør derfor tolkes med varsomhet, og vurderes sammen med øvrige funn i en klinisk resonneringskontekst. Aktiv instabilitetstest ble i en studie funnet til å ha en spesifisitet på 100%. Denne studien brukte imidlertid personer uten kneproblemer i kontrollgruppen, og resultatene må derfor tolkes med forsiktighet. Vastus medialis koordinasjonstest er rapportert å ha en spesifisitet på 93%.52 Den høye spesifisiteten i disse testene gjør at en positiv aktiv instabilitetstest, eller en positiv vastus medialis koordinasjonstest, øker sannsynligheten for at pasienten har diagnosen PFS (SpPin).
For å vurdere motorisk kontroll av bevegelse i hofteleddet, kan en bruke en ett-beins knebøy. Denne testen har vist god intra- og intertester reliabilitet med hensyn til å vurdere overkropp og bekkenets stilling, og bevegelse i hofteleddet. Scoringssystemet har god validitet sammenlignet med 3 dimensjonalt kamera ved ettbeins knebøy og landing.22 Scoringsskjema for ett-beins knebøy finner du her.
Det er generell enighet om at PFS pasienter har nedsatt styrke i hoftemuskulatur (se nedenfor). Dersom en har tilgang på testutstyr for styrke, kan en vurdere å gjøre en styrketest som en del av utredningen. Dette kan være et verktøy for hvilke elementer som bør vektes i rehabiliteringen.
Før en setter diagnosen PFS bør en ta stilling til sannsynligheten for at det kan foreligge annen patologi. Noen av de mest aktuelle differensialdiagnosene for PFS er:
Referert smerte fra hoften (epifysiolyse caput femoris, ), stressfraktur av patella, osteochondritis dissecans, patellar tendinopati, Sinding-Larsen-Johanson syndrom, infrapatellar bursitt, synovial plicae, og irritasjon av Hoffas fettpute. Husk i tillegg alltid å vurdere røde flagg som indikasjon for mer alvorlig patologi, for eksempel tumor.
Spørreskjema
Spørreskjema er nyttige verktøy i rehabilitering. De kan brukes til å vurdere både smerte og funksjon, og for å evaluere effekt av tiltak. For pasienter med PFS brukes ofte numerisk smerteskala (0-10), Anterior Knee Pain Scale og KOOS. AKPS er foreløpig ikke
validert på Norsk, men dette arbeidet er i gang. Minste klinisk relevante endring for å oppdage en behandlingseffekt på numerisk smerteskala er -2,0. Den minste klinisk relevante endringen er imidlertid ikke likt fordelt langs en numerisk smerteskala. Pasienter med høy baseline score (>7) vil oppleve mindre bedringer som viktigere enn pasienter som har lavere baseline score (<4).69
Minste klinisk relevante endring på Anterior Knee Pain Scale er 10 poeng,20 og minste klinisk relevante endring på KOOS er 10 poeng.68
Kunnskap om smerte og nervesystemets påvirkning
Mange pasienter med PFS har hatt knesmerter over lang tid. Langvarig smerteproblematikk kan medføre endringer i sensitiviteten i nervesystemet perifert og sentralt. Det er ofte en uoverensstemmelse i forholdet mellom smerte og strukturell skade. Denne ubalansen mellom opplevd smertebilde og objektive funn på vevspatologi kan være frustrerende både for utøver og helsepersonell. Smerte er en bevisst opplevelse, ofte relatert til en nociceptisk trigger. Den er alltid modulert av et kompleks bilde av nevrobiologiske, miljømessige og kognitive faktorer.49 Det at smerter ikke reflekterer omfanget av vevsskaden er viktig å ta med seg inn i rehabilitering. Vi må informere pasient om at ”pain does not equal harm”, og at vi ikke nødvendigvis ødelegger vevet ved å belaste til tross for litt smerter.
Desto mer smerte en opplever ved en gitt oppgave, jo raskere ”lærer” vi en følelsesmessig aversjon mot oppgaven eller bevegelsen. Dette er ofte kalt ”fear avoidance”. Ved langvarige smerte blir denne aversjonen lettere overført til flere bevegelsesoppgaver enn det som i utgangspunktet var nødvendig for beskyttelsen av skadestedet. Denne typen læring/hukommelse gjør at dersom en utøver med en vevsskade som er leget blir utsatt for en gitt bevegelsesoppgave, vil det automatisk kunne resultere i aversjon/frykt og opplevd smerte.
Hva en som terapeut sier, vil ha en forsterkende respons hos pasienten. Negativ assosiasjon med en oppgave kan bli ytterligere negativt forsterket av trenere og helsepersonell som med god intensjon for eksempel snakker om ”farlige” øvelser. Forventning om et negativt utfall kan lede til forverring av symptomer og økt smerte. Dette er mekanismer som i litteraturen er beskrevet som Top-Down, eller nocebofascilitering.10, 21, 46, 48, 51, 53
Et grunnleggende prinsipp i rehabilitering bør være at tilnærmingen er mer tids- enn symptomstyrt. En symptomstyrt tilnærming vil kunne aktivere varslings- og forsvarsmekanismer som kan være uhensiktsmessige (i forhold til vevstilstanden). En tids- og kunnskapstyrt tilnærming vil i større grad gjøre pasienten bedre rustet til å ikke overreagere på uhensiktsmessige varseltegn.75
Tiltak i rehabiliteringen
Rehabiliteringen for PFS består i hovedsak av tilpasset styrke- og motorisk trening, samt informasjon om årsak til smerte og prognose.
En del av studiene som har undersøkt effekten av trening for pasienter med PFS er av lav kvalitet. Det er imidlertid konsistent evidens for at trening for PFS pasienter gir en klinisk relevant reduksjon av smerte og økning i funksjonsnivå. Det er forskning som viser at en kombinasjon av øvelser for kne og hofte er bedre enn øvelser med fokus på kneet, men kvaliteten på denne forskningen er svært lav. Det er foreløpig usikkert hva som er den beste treningen for disse pasientene, og om til å kunne si noe om hvilke øvelser som er best for disse pasientene, og om de gjelder for alle pasienter.63
Motorisk trening
Motorisk trening har til hensikt å utvikle koordinasjon, stabilitet og mobilitet, samt læring av bevegelse. Dette øker bevissthet og forståelse for bevegelser.
Motorisk trening starter i praksis med å definere grunnleggende posisjoner. Ut i fra disse jobbes det videre med å oppnå god kontroll på isolerte delbevegelser. I løpet av progresjonen i rehabiliteringen blir bevegelsesmønstrene mer sammensatte og idrettsspesifikke. For trening av motoriske ferdigheter har hyppige korte økter vist seg å være mest effektivt.78 Treningen kan i innlæringsfasen gjøres med internt fokus, og med en blanding av ekspertfeedback og selvanalyse. Når teknikken er innlært bør en skifte til et eksternt fokus. Dette skiftet av oppmerksomhetsfokus kan hjelpe utøvere å gå fra en innlæringsfase til en mer autonom fase som er mer forenlig med idrettsprestasjon.22
I rehabilitering av pasienter med PFS vil den motoriske treningen ha hovedfokus på muskulaturen rundt hofteleddet. Hensikten er å oppnå bedre kontroll spesielt for innadrotasjon og adduksjon i hofteleddet.
Du kan lese mer om motorisk trening på Olympiatoppen her.
Styrketrening
Styrketrening brukes i de fleste idretter for å utvikle muskulær kapasitet. I en rehabiliteringssituasjon må en imidlertid ta hensyn til smerte og belastning på skadet vev. Det kan derfor være nødvendig å tilpasse øvelsene både med tanke på belastning og teknikk.
Trening som har til hensikt å øke maksimal kraftutvikling gjennomføres normalt med en ytre motstand som en klarer å løfte i 1-12 repetisjoner over 2-8 serier pr muskelgruppe, avhengig av utøverens styrketreningserfaring. Trening med belastning på 45-50% av den motstanden vi klarer å løfte en gang (1 repetisjon maksimum (1RM)), har vist seg å kunne gi en styrkeeffekt hos personer med liten erfaring med styrketrening.16 En studie har også vist at trening med en ytre motstand på helt ned til 15% av 1RM kan gi en økning av 1RM dersom hastighet i konsentrisk fase av løftet er maksimal.50 Effekten vil likevel ikke være like stor som ved større belastninger.16, 50 To metaanalyser har konkludert med at optimal motstand for utrente er ca 60 % av 1RM, for trente ca 80 % av 1RM67 og for eliteutøvere ca 85 % av 1RM.55
Smerte være en begrensende faktor for å kunne gjennomføre løftene med optimal belastning, og styrketreningen må derfor tilpasses eventuelle smerter. Dette kan innebære at man må trene på en ytre motstand som er mindre enn 60% av 1RM, men med flere repetisjoner enn 12, eller med så stor hastighet som mulig i den konsentriske fasen av løftet. Tilpasninger i styrketreningen kan også gjøres ved å utføre øvelsene med et bevegelsesutslag som begrenser patellofemoralt stress, for eksempel utfallsvarianter med knefleksjon over 90 grader.28
For å unngå innadrotasjon og adduksjon av femur, må musklene som motarbeider denne bevegelsen (gluteus medius og maximus) være tilstrekkelig sterke i forhold til kreftene utøverne blir utsatt for i sin særidrett. Styrketreningen bør derfor styres av kravene i den spesifikke idretten. En vektløfter må kunne kontrollere bevegelsene i hofte og kneledd under svært store ytre krefter over relativt lang tid, i forhold til en løper som også blir utsatt for betydelige ytre krefter, men kontakttiden er kortere. Til gjengjeld repeteres løpssteget mange ganger, og kravet til styring over tid er av større betydning.
Trening av muskulatur rundt hofteledd og quadriceps
Muskelstyrke
Det er sterk evidens for at PFS pasienter har redusert isometrisk muskelstyrke i hofteabduksjon, -ekstensjon og -utadrotasjon sammenlignet med smertefrie kontroller og asymptomatisk side. Styrke mot adduksjon og innadrotasjon er imidlertid ikke redusert.6, 76
Det er pr i dag usikkert om det er noe sammenheng mellom isometrisk styrke rundt hofteleddet og utvikling av PFS. Tverrsnittstudier indikerer at menn og kvinner med PFS har redusert styrke i hoftemuskler sammenlignet med friske, men prospektive studier viser ingen sammenheng mellom redusert styrke i hoftemuskulatur og utvikling av PFS.64 I en nyere prospektiv studie kom Herbst et al 37 frem til et oppsiktsvekkende resultat. Personene i gruppen som utviklet fremre knesmerter i løpet av en sesong, testet bedre styrke i abduksjonsmusklene rundt hoften før sesongen, sammenliknet med personene som ikke utviklet fremre knesmerter. Dette er i strid med de fleste studier som rapporterer nedsatt styrke i hofteabduktorene hos utøverne med PFS. Herbst et al 37 spekulerer i om disse utøverne i utgangspunktet kan ha økt adduksjonsbevegelse i hoften under landing. Økt styrke ved testing av hofteabduktorene kan tenkes å være en kompensasjon for stor mekanisk belastning. Når belastningen til slutt blir for stor klarer ikke hoftemusklene å kompensere med muskelaktivitet, og de utvikler PFS.
Isolert trening av både quadriceps og hoftemuskulatur har vist god effekt for pasienter med PFS. Trening av muskulatur rundt hofteleddet i kombinasjon med trening av quadriceps har imidlertid vist bedre effekt enn trening av quadriceps alene.5, 6, 43, 54
Alle typer øvelser ser ut til å ha effekt, både i åpen og lukket kjede, og det foreligger ingen forskning som kan vise hvilke type øvelser som er best. Det er vist klinisk relevant reduksjon av smerte etter styrketrening både i vektbærende og ikke-vektbærende stilling. Øvelsesutvalget bør derfor være en kombinasjon av åpen og lukket kjede. Lavbelastede øvelser, som for eksempel ryggliggende strakt beinløft, har dårlig effekt.8, 12, 31, 42, 44 Effekten av quadricepstrening kan være forårsaket av gradvis høyere toleranse for belastning i patellofemoralleddet.66 Økt styrke i gluteal muskulaturen har vist seg å kunne redusere medbevegelse av overkroppen, og underekstremitetens bevegelser i frontalplanet, hos kvinner med PFS.5
De fleste øvelser i lukket kjede vil påvirke både muskulatur rundt hofteleddet og knestrekkerne. Informasjon om vanligste øvelsene og hvordan de belaster muskulatur, og patellofemoralt stress, er beskrevet lenger ned.
Muskulær utholdenhet
En studie som også så på muskulær utholdenhet ved maksimalt antall repetisjoner med 25% av kroppsvekt som motstand fant at kvinner med PFS gjennomsnittlig klarte 49% færre hofteekstensjoner, og 40% færre hofteabduksjoner i forhold til smertefrie kontroller. Dette kan være med på å forklare hvorfor en klinisk ser økende symptomer under langvarig aktivitet, som for eksempel løping. Redusert muskelutholdenhet kan gi nedsatt evne til å kontrollere bevegelse av underekstremiteten under langvarig aktivitet.71 Trening av muskulær utholdenhet gjøres enklest ved spesifikk trening over tid innenfor den enkelte idrett. Her må en ha stort fokus på teknikk og bevegelsesstrategi og en progressiv økning av belastningstid.
Muskelaktivering
Til tross for mangel på prospektive studier, heterogene metoder og lavt antall forsøkspersoner i studiene er det evidens for forsinket og kortere aktivering av gluteus medius ved trappegange og løping hos pasienter med PFS.9
Dette er i samsvar med studier som har vist økt EMG signal til gluteus medius og vastus lateralis. Pasientene i studien viste lignende kinematikk i frontal og transversalplan, som hos testpersoner med større muskelstyrke, ved to-beins aktivitet. De oppnådde sannsynligvis dette via høyere EMG aktivitet til muskulaturen.14 Pasienter med PFS har også økt EMG aktivitet under løping og step-down øvelser.14
Dette støtter hypotesen om at individer med svakere muskulatur har høyere nervefyring i glutealmuskulaturen for å oppnå samme kinematiske profil som individer med større muskelstyrke.40
Motorisk trening
Fire uker trening med fokus på motorisk kontroll, holde kne over tå i en ettbeins knebøy, har vist seg å gi redusert innadrotasjon av femur. Pasientene i studien hadde i tillegg redusert adduksjon av femur, men økt kontralateral hevning av bekkenet og økt sidebøy av overkroppen mot standbeinet. Redusert innadrotasjon av femur var assosiert med redusert smerte. Kompensasjon med økt sidebøy av overkroppen mot standbeinet kan være uttrykk for manglende styrke i hoftens abduktormuskulatur.35
Endret nevromuskulær knekontroll er kombinert med lavere quadricepsstyrke, og mer komplekse EMG verdier hos pasienter med PFS.65
I praksis
Vi vet ikke om det foreligger en årsaks-virkning sammenheng med hensyn til funnene ovenfor. Er svak muskulatur, endret muskelaktivering og nevromuskulær kontroll en risikofaktor for å utvikle PFS, eller et resultat av smerte? Ved en tilstand som PFS, virker det naturlig at kroppen adapterer et bevegelsesmønster som reduserer momentarmen til, og dermed belastningen på smertefulle strukturer. Det vanligste bevegelsesmønsteret hos pasienter med PFS er redusert fleksjon i kneet og økt fleksjon i hofteleddet.78
Øvelser som genererer lav til moderat gluteus maximus, gluteus medius og quadriceps aktivitet vil kunne egne seg for nevromuskulær trening med gjenoppretting av et hensiktsmessig bevegelsesmønster, og utholdenhet. Dette vil også gi øvelser med lavere patellofemoralt stress, og mindre smerte. Progresjon mot øvelser som belaster muskelgruppene kraftigere må til for å øke muskelstyrken.13
Vi vet i dag ikke nok om hvilke muskler som kan tenkes å kompensere for muskler som normalt sørger for kinematikk i kne og hofte. Teoretisk kan hamstrings og adduktor magnus kompensere for en svak gluteus maximus. Både hamstrings og adduktor magnus vil kunne fungere som hoftestrekker, men dette vil samtidig kunne gi økt adduksjon i hofteleddet. Årsaken til en klinisk observert adduksjon og innadrotasjon i hofteleddet kan altså være svake hofteabduktorer og utadrotatorer i hofteleddet, eller være forårsaket av overaktivitet i hofteadduktorer og -innadrotatorer. Det trengs imidlertid mer forskning for å klarlegge disse potensielle mekanismene.
Taping av patella
Patellar taping (a.m. McConnell) brukes ofte som en del av behandlingen for PFS. Hensikten med tapingen har vært å korrigere statisk og dynamisk feilstilling av patella, øke aktiviteten i VMO, og redusere smerte. En ny systematisk review viser imidlertid at taping ikke endrer muskelaktiveringen til musklene rund kneleddet. McConnell-taping endrer heller ikke kinematikk og kinetikk i kneleddet. Det er også enighet om at McConnell taping ikke endrer statisk og dynamisk posisjonering medialt/lateralt av patella.45 Det er imidlertid rapportert at McConnell taping kan gi en mer distal posisjon av patella i forhold til femurkondylene.24 Dette vil øke kontaktflaten mellom patella og femur, og vil kunne gi redusert patellofemoralt stress. Dette kan forklare den umiddelbare smertedempende effekten som enkelte studier beskriver.
Reduksjon av smerte er viktig for pasientens tillit til rehabiliteringen samt for å motivere til aktiv involvering.8 Taping kan derfor forsøkes for å se om det gir reduksjon av smerter. For pasienter med langvarige smerter ser det ut til at taping har mindre effekt. Her vil strategier for tilnærming ved langvarige smerter være viktigere.
Tape alene har begrenset eller ingen effekt sammenlignet til trening, og den endrer heller ikke utfallet av treningsperioden. Tape er derfor kun et tillegg for å forsøke å redusere smerte.12 Andre tapemetoder, for eksempel Kinesiotape, har vist minimal effekt på smerte ved PFS.7
Fotortoser
Det er ikke alle pasienter med PFS som har unormal pronasjon, og størrelsen på rotasjon av tibia og femur kan ikke forutsies på grunnlag av størrelse eller timing av pronasjon i foten. En kan derfor ikke anta en årsak-virknings sammenheng mellom unormal pronasjon og PFS.57 Det er imidlertid mulig at enkelte pasienter med PFS har unormal pronasjon som kan bidra til PFS. Dette er støttet av en studie som rapporterte at bruk av myke ortoser i kombinasjon med trening var mer effektivt for å redusere smerter enn øvelser alene. Det bør nevnes at øvelsene i denne studien besto av quadricepstrening i åpen kjede (strake beinløft) og tøyning av quadriceps og hamstrings.25
Det er sannsynlig at fotortoser kan være nyttig for en subpopulasjon av pasienter med PFS. Det trengs flere studier for å fastslå karakteristikk av disse pasientene for å gi en optimal behandling.57
Treningsprogresjon
Mange pasienter med PFS har hatt symptomer over lengre tid. I tillegg til bevegelsesmønster som kan være årsak til smerte, for eksempel innadrotasjon av femur, har også mange kompensatoriske mekanismer som redusert knefleksjon og økt hoftefleksjon for å redusere smerte. Reduksjon av smerte er viktig, særlig i startfasen. Det er derfor naturlig å velge øvelser med lavt patellofemoralt stress i starten av rehabiliteringen (se nedenfor for patellofemoral belastning ved ulike styrkeøvelser). Hos pasienter med langvarige plager bør en imidlertid være forsiktig med å styre progresjon utelukkende etter smerte. Det er viktig å informere pasienten om at litt smerte er forventet, og ikke kommer til å forverrer skaden. Smerte må imidlertid holdes på et lavt nivå, for eksempel maks 4/10 på en numerisk smerteskala. Fokus på korreksjon av ikke ønsket bevegelsesmønster er viktig. Progresjon til mer belastende og mer sammensatte bevegelser skjer først når det kun er lavgradig smerte, og delbevegelsen kan utføres stabilt over tid, og uten kompensering. Dette gjelder både for trening av motorikk og styrke.
I første del av rehabiliteringen er hovedmålet endring av bevegelsesstrategi. Grovt sett deler vi progresjonen inn på følgende måte:
Isometriske øvelser:
Aktivering av muskulatur som en ønsker å trene, uten kompenseringsstrategier. Dette kan i første fase skje gjennom statiske øvelser. Isometriske kontraksjoner fasiliterer innkodingsfasen for kognitive prosesser. Dette er tenkt å spille en viktig rolle for å hjelpe til å skape et motorisk minne. Etter hvert flyttes øvelsene fra liggende opp i stående posisjon. Etter hvert kan det legges til belastning på overkropp, og ”kjærnemuskulatur”.
Når bevegelsesmønstrene holder god kvalitet, og smertene avtar, kan belastningen i treningen økes. Deler av treningen kan da ha fokus mot å øke muskelstyrke.
I siste fase av treningsprogresjonen vektlegges idrettsspesifikke øvelser.
Kriterier for progresjon fra ett nivå til det neste kan være et stabilt bevegelsesmønster i for eksempel 30-60 sekunder, eller 12 repetisjoner med kun lavgradig smerte.
Nedenfor er et grovt oppsett på hvordan en slik progresjon kan se ut.








Start fase Mellom fase. Slutt fase
|
Hovedfokus |
Aktivering av muskulatur i definerte posisjoner og bevegelser Kontroll av smerte – numerisk smerteskala |
Funksjonelle øvelser, økende fokus på muskulær utholdenhet og styrke, beholde stabilt bevegelsesmønster |
Økende belastning, idrettsspesifikke øvelser. Ytre fokus / test / automatisering av bevegelsesstrategier |
|
Øvelseseksempel |
Aktiveringsøvelser i liggende posisjon |
Aktivering i stående, ett eller to-beins. Begynnende styrkeøvelser |
Fra tilpassede øvelser til bevegelser med mer spisset kne. Idrettsspesifikk tilnærming |
|
Intensitetsstyring |
Evne til å holde posisjoner over tid, progresjon til sakte og kontrollerte bevegelser. |
Økende belastning, fokus på et stabilt bevegelsesmønster |
Raskere bevegelser, fokus på et stabilt bevegelsesmønster |
Hyppighet
Korte, daglige rutiner Restitusjonstid på bakgrunn av muskulær belastning
Oppvarmingsrutiner og treningsrutiner integrert i en ukeplan




Klikk her finner du et eksempel på treningsprogresjon i motorikk og styrketrening.
Patellofemoral belastning i styrketrening
Kunnskap om størrelsen på patellofemoralt stress mellom ulike øvelser, samt hvordan patellofemoralt stress kan påvirkes ved endring i teknikk, vil være viktig for valg av øvelser. Dette gir grunnlag for å velge riktige øvelser i begynnelsen av en rehabilitering. Det gir også kunnskap om hvordan modifisering av øvelser og endring av teknikk kan endre patellofemoralt stress.18, 28, 29
Knebøy
Knebøy er en funksjonell øvelse som involverer mange ledd. Bevegelsen skjer hovedsakelig i sagittalplanet i ankel, kne og hofte. Avstand fra kontaktkraften til omdreiningsaksen for hofte og kneledd vil være avgjørende for belastningen som fordeles på hofte og knestrekkerne.
Prinsippene for patellofemoralt stress vil være de samme for andre beinøvelsene i lukket kjede.
I knebøy øker patellofemoralt stress gradvis fra 0 til 80-90 knefleksjon. Det patellofemorale stresset dobles fra 50 til 90 knefleksjon. Over 90 flater kurven ut og patellofemoralt stress holder seg relativt konstant (Fig 9).26, 29 70 43 Dette skyldes økende kontaktflate mellom patella36 (og quadriceps senen) mot femur ved økende knefleksjon.41
Det gis ofte råd om ikke å gå for dypt i knebøy, samt å unngå å la knærne bevege seg foran tærne i PFS rehabilitering. Instruksjon om å løfte med mindre bevegelse fremover med knærne, vil måtte kompenseres med økt hoftefleksjon for at løfteren skal være i balanse. Posisjon i knebøy avhenger også til en viss grad av kroppsproposisjoner. Det kan være nyttig å huske at patellofemoralt stress ikke øker nevneverdig over 80 knefleksjon.
Knebøy med større knefleksjon (75-110) gir høyere aktivering av quadriceps sammenlignet med trening med mindre knefleksjon (0-70).26 Dette skyldes lengre ytre moment arm til omdreiningsaksen i kneleddet. Patellofemoralt stress øker imidlertid også når ytre belastning øker.36, 77 Dette gir et dilemma. Knebøy med mindre fleksjon i kneet, som for eksempel halv eller kvart knebøy, gir lavt patellofemoralt stress, men også lav belastning på quadriceps på grunn av korte ytre momentarmer (Fig 9). For å gi adekvat belastning på quadriceps må ytre belastning økes, noe som igjen øker patellofemoralt stress.
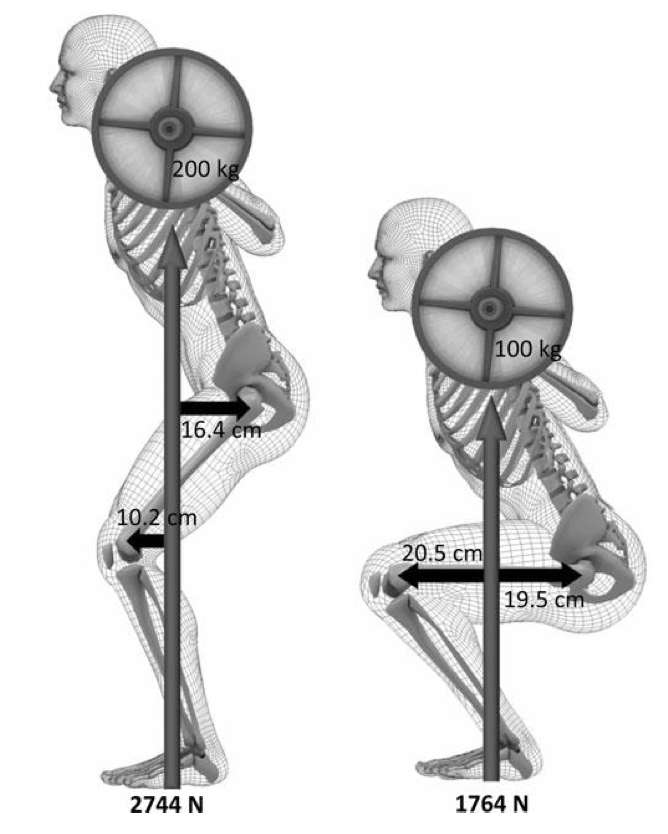
FIG9: Momentet = kraft x momentarm Fra Bloomquist et al 11
I en PFS-rehabilitering må en ta hensyn til patellofemoralt stress og smerte. Dette gjelder særlig i starten av rehabiliteringen. En gradvis økning i patellofemoralt stress vil kunne oppnås ved gradvis økende knefleksjon i øvelsen. En kan også modifisere øvelser slik at belastningen flyttes mot hoftestrekkerne, med gradvis progresjon mot mer belastning på knestrekkerne. I en beinpressøvelse kan dette gjøre ved å flytte føttene lenger frem på plattformen. En annen måte å manipulere momentarmer og knevinkel på er å utføre knebøy i et stativ som kontrollerer bevegelse av stangen, for eksempel en Smith-maskin.
Leg extension (konstant belastning):
Øvelser i åpen kinetisk kjede fungerer like godt som øvelser i lukket kjede for PFS pasienter. Leg extension gir en relativt konstant belastning på patellofemoralleddet, med unntak av de siste 15 gradene av kneekstensjon, hvor patellofemoralt stress øker. Det økte stresset når kneet nærmer seg full strekk skyldes mindre kontaktflate mellom patella og femur.61, 72
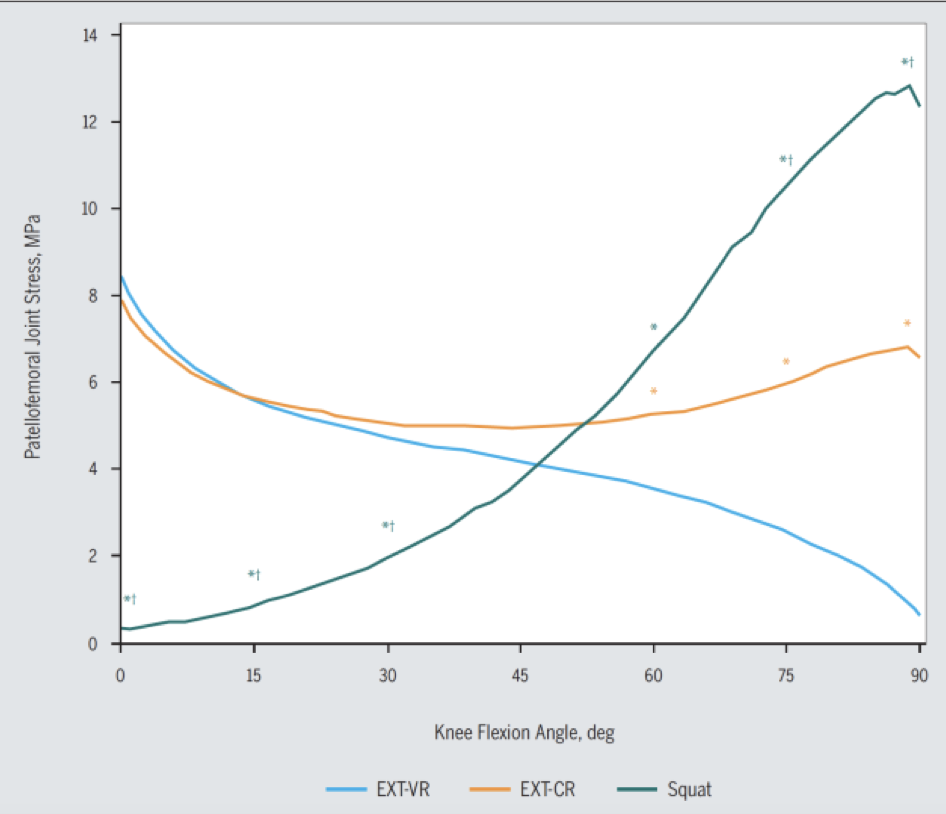
FIG 10: EXT-VR: Leg extension variabel motstand (vekt rundt ankelen), EXT-CR: Leg extension konstant motstand (leg ext maskin), Squat: Knebøy
For å øke fysiologisk stress av quadriceps, uten å øke belastningen på kneleddet, kan en trene med blodstrøms restriksjon. Det var tidligere antatt at belastningen måtte være minst 60% av 1RM for å stimulere til økning i muskelstyrke.79 Restriksjon av blodstrøm i kombinasjon med treningsbelastninger så lav som 20% av 1 RM har nå vist seg å gi samme grad av hypertrofi og styrkevekst som ved høyintensitets trening.1, 79 Om en har utstyr for trening med blodstrømsrestriksjon kan dette være en metode for å øke quadricepsstyrke uten å øke belastningen på patellofemoralleddet. Dersom en ikke har tilgang på utstyr for blodstrømsrestriksjon kan trening med lavt tempo uten hvile mellom repetisjonene gi noe av den samme effekten.
Utfall
Langt og kort steg:
Utfall med kort og langt steg med retur til utgangsposisjonen er mye brukte øvelser. Øvelsen belaster hoftestrekkere og knestrekkere. Generelt kan man si at i et kort utfall vil kneet begynne å bevege seg foran tærne tidligere enn i et langt utfall. Hvor langt foran tærne kneet befinner seg i dypeste posisjon i et utfall er imidlertid avhengig av hvor langt bekkenet beveger seg fremover. Større knevinkel vil vanligvis øke det patellofemorale stresset, selv om også kontaktflaten øker. Momentarmene som virker vil også diktere behovet for kraftutvikling og patellofemoralt stress. Som grunnregel kan en si at kneet ikke bør bevege seg foran tærne, og vektfordelingen bør være noenlunde lik mellom frembein og bakbein. Dersom det er smerter i utførelsen kan det hjelpe å korrigere disse variablene.28
Eksempler på patellofemoralt stress:
Gå opp og ned en trapp: 7 MPa
Rask gange: 3,1 MPa
Knebøy og beinpress, 12RM: 11-12MPa.
Utfall, 12RM: 0-50grader 0,4-3,7MPa , 60-90 grader 4,5-5,1MPa.
Referanser
-
Abe T, Loenneke JP, Fahs CA, Rossow LM, Thiebaud RS, Bemben MG. Exercise intensity and muscle hypertrophy in blood flow-restricted limbs and non- restricted muscles: a brief review. Clinical physiology and functional imaging. 2012;32:247-252.
-
Akima H, Furukawa T. Atrophy of thigh muscles after meniscal lesions and arthroscopic partial menisectomy. Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA. 2005;13:632-637.
-
Akima H, Kubo K, Imai M, et al. Inactivity and muscle: effect of resistance training during bed rest on muscle size in the lower limb. Acta physiologica Scandinavica. 2001;172:269-278.
-
Asseln M, Eschweiler J, Zimmermann F, Radermacher K. The Q-Angle and its Effect on Active Knee Joint Kinematics - a Simulation Study. Biomed Tech (Berl). 2013;
-
Baldon Rde M, Piva SR, Scattone Silva R, Serrao FV. Evaluating eccentric hip torque and trunk endurance as mediators of changes in lower limb and trunk kinematics in response to functional stabilization training in women with patellofemoral pain. Am J Sports Med. 2015;43:1485-1493.
-
Baldon Rde M, Serrao FV, Scattone Silva R, Piva SR. Effects of functional stabilization training on pain, function, and lower extremity biomechanics in women with patellofemoral pain: a randomized clinical trial. The Journal of orthopaedic and sports physical therapy. 2014;44:240-A248.
-
Barton C, Balachandar V, Lack S, Morrissey D. Patellar taping for patellofemoral pain: a systematic review and meta-analysis to evaluate clinical outcomes and biomechanical mechanisms. Br J Sports Med. 2014;48:417-424.
-
Barton CJ, Lack S, Hemmings S, Tufail S, Morrissey D. The 'Best Practice Guide to Conservative Management of Patellofemoral Pain': incorporating level 1 evidence with expert clinical reasoning. Br J Sports Med. 2015;
-
Barton CJ, Lack S, Malliaras P, Morrissey D. Gluteal muscle activity and patellofemoral pain syndrome: a systematic review. Br J Sports Med. 2013;47:207-214.
-
Benedetti F, Lanotte M, Lopiano L, Colloca L. When words are painful: unraveling the mechanisms of the nocebo effect. Neuroscience. 2007;147:260-271.
-
Bloomquist K, Langberg H, Karlsen S, Madsgaard S, Boesen M, Raastad T. Effect of range of motion in heavy load squatting on muscle and tendon adaptations. European journal of applied physiology. 2013;113:2133-2142.
-
Bolgla LA, Boling MC. An update for the conservative management of patellofemoral pain syndrome: a systematic review of the literature from 2000 to 2010. International journal of sports physical therapy. 2011;6:112-125.
-
Bolgla LA, Cruz MF, Roberts LH, Buice AM, Pou TS. Relative electromyographic activity in trunk, hip, and knee muscles during unilateral weight bearing exercises: Implications for rehabilitation. Physiotherapy theory and practice. 2016;1-9.
-
Bolgla LA, Malone TR, Umberger BR, Uhl TL. Comparison of hip and knee strength and neuromuscular activity in subjects with and without patellofemoral pain syndrome. International journal of sports physical therapy. 2011;6:285-296.
-
Campbell EL, Seynnes OR, Bottinelli R, et al. Skeletal muscle adaptations to physical inactivity and subsequent retraining in young men. Biogerontology. 2013;14:247-259.
-
Campos GE, Luecke TJ, Wendeln HK, et al. Muscular adaptations in response to three different resistance-training regimens: specificity of repetition maximum training zones. European journal of applied physiology. 2002;88:50-60.
-
Chester R, Smith TO, Sweeting D, Dixon J, Wood S, Song F. The relative timing of VMO and VL in the aetiology of anterior knee pain: a systematic review and meta- analysis. BMC musculoskeletal disorders. 2008;9:64.
-
Chinkulprasert C, Vachalathiti R, Powers CM. Patellofemoral joint forces and stress during forward step-up, lateral step-up, and forward step-down exercises. The Journal of orthopaedic and sports physical therapy. 2011;41:241-248.
-
Cook C, Mabry L, Reiman MP, Hegedus EJ. Best tests/clinical findings for screening and diagnosis of patellofemoral pain syndrome: a systematic review. Physiotherapy. 2012;98:93-100.
-
Crossley KM, Bennell KL, Cowan SM, Green S. Analysis of outcome measures for persons with patellofemoral pain: which are reliable and valid? Arch Phys Med Rehabil. 2004;85:815-822.
-
Darlow B, Dowell A, Baxter GD, Mathieson F, Perry M, Dean S. The enduring impact of what clinicians say to people with low back pain. Annals of family medicine. 2013;11:527-534.
-
Dawson SJ, Herrington L. Improving Single-Legged Squat Performance: Comparing 2 Training Methods With Potential Implications for Injury Prevention. Journal of athletic training. 2015;
-
de Oliveira Silva D, Briani RV, Pazzinatto MF, et al. Q-angle static or dynamic measurements, which is the best choice for patellofemoral pain? Clin Biomech (Bristol, Avon). 2015;30:1083-1087.
-
Derasari A, Brindle TJ, Alter KE, Sheehan FT. McConnell taping shifts the patella inferiorly in patients with patellofemoral pain: a dynamic magnetic resonance imaging study. Physical therapy. 2010;90:411-419.
-
Eng JJ, Pierrynowski MR. Evaluation of soft foot orthotics in the treatment of patellofemoral pain syndrome. Physical therapy. 1993;73:62-68; discussion 68- 70.
-
Escamilla RF, Fleisig GS, Zheng N, Barrentine SW, Wilk KE, Andrews JR. Biomechanics of the knee during closed kinetic chain and open kinetic chain exercises. Med Sci Sports Exerc. 1998;30:556-569.
-
Escamilla RF, Zheng N, MacLeod TD, et al. Patellofemoral compressive force and stress during the forward and side lunges with and without a stride. Clin Biomech (Bristol, Avon). 2008;23:1026-1037.
-
Escamilla RF, Zheng N, Macleod TD, et al. Patellofemoral joint force and stress between a short- and long-step forward lunge. The Journal of orthopaedic and sports physical therapy. 2008;38:681-690.
-
Escamilla RF, Zheng N, Macleod TD, et al. Patellofemoral joint force and stress during the wall squat and one-leg squat. Med Sci Sports Exerc. 2009;41:879-888.
-
Freedman BR, Brindle TJ, Sheehan FT. Re-evaluating the functional implications
of the Q-angle and its relationship to in-vivo patellofemoral kinematics. Clin
Biomech (Bristol, Avon). 2014;29:1139-1145.
-
Frye JL, Ramey LN, Hart JM. The effects of exercise on decreasing pain and
increasing function in patients with patellofemoral pain syndrome: a systematic
review. Sports health. 2012;4:205-210.
-
Giles LS, Webster KE, McClelland JA, Cook J. Atrophy of the Quadriceps Is Not
Isolated to the Vastus Medialis Oblique in Individuals With Patellofemoral Pain.
The Journal of orthopaedic and sports physical therapy. 2015;45:613-619.
-
Giles LS, Webster KE, McClelland JA, Cook J. Can ultrasound measurements of
muscle thickness be used to measure the size of individual quadriceps muscles in
people with patellofemoral pain? Phys Ther Sport. 2014;
-
Giles LS, Webster KE, McClelland JA, Cook J. Does quadriceps atrophy exist in
individuals with patellofemoral pain? A systematic literature review with meta- analysis. The Journal of orthopaedic and sports physical therapy. 2013;43:766- 776.
-
Graci V, Salsich GB. Trunk and lower extremity segment kinematics and their relationship to pain following movement instruction during a single-leg squat in females with dynamic knee valgus and patellofemoral pain. J Sci Med Sport. 2015;18:343-347.
-
Hartmann H, Wirth K, Klusemann M. Analysis of the load on the knee joint and vertebral column with changes in squatting depth and weight load. Sports Med. 2013;43:993-1008.
-
Herbst KA, Barber Foss KD, Fader L, et al. Hip Strength Is Greater in Athletes Who Subsequently Develop Patellofemoral Pain. Am J Sports Med. 2015;
-
Hinterwimmer S, Gotthardt M, von Eisenhart-Rothe R, et al. In vivo contact areas of the knee in patients with patellar subluxation. Journal of biomechanics. 2005;38:2095-2101.
-
Ho KY, Hu HH, Colletti PM, Powers CM. Recreational runners with patellofemoral pain exhibit elevated patella water content. Magn Reson Imaging. 2014;32:965- 968.
-
Homan KJ, Norcross MF, Goerger BM, Prentice WE, Blackburn JT. The influence of hip strength on gluteal activity and lower extremity kinematics. J Electromyogr Kinesiol. 2013;23:411-415.
-
Huberti HH, Hayes WC. Patellofemoral contact pressures. The influence of q-angle and tendofemoral contact. The Journal of bone and joint surgery. American volume. 1984;66:715-724.
-
Kooiker L, Van De Port IG, Weir A, Moen MH. Effects of physical therapist-guided quadriceps-strengthening exercises for the treatment of patellofemoral pain syndrome: a systematic review. The Journal of orthopaedic and sports physical therapy. 2014;44:391-B391.
-
Lack S, Barton C, Sohan O, Crossley K, Morrissey D. Proximal muscle rehabilitation is effective for patellofemoral pain: a systematic review with meta- analysis. Br J Sports Med. 2015;
-
Lack S, Barton C, Vicenzino B, Morrissey D. Outcome predictors for conservative patellofemoral pain management: a systematic review and meta-analysis. Sports Med. 2014;44:1703-1716.
-
Leibbrandt DC, Louw QA. The use of McConnell taping to correct abnormal biomechanics and muscle activation patterns in subjects with anterior knee pain: a systematic review. Journal of physical therapy science. 2015;27:2395-2404.
-
Lin IB, O'Sullivan PB, Coffin JA, Mak DB, Toussaint S, Straker LM. Disabling chronic low back pain as an iatrogenic disorder: a qualitative study in Aboriginal Australians. BMJ open. 2013;3:
-
Miokovic T, Armbrecht G, Felsenberg D, Belavy DL. Heterogeneous atrophy occurs within individual lower limb muscles during 60 days of bed rest. J Appl Physiol (1985). 2012;113:1545-1559.
-
Moerman DE, Jonas WB. Deconstructing the Placebo Effect and Finding the Meaning Response. Annals of Internal Medicine. 2002;136:471-476.
-
Moseley GL, Vlaeyen JW. Beyond nociception: the imprecision hypothesis of chronic pain. Pain. 2015;156:35-38.
-
Moss BM, Refsnes PE, Abildgaard A, Nicolaysen K, Jensen J. Effects of maximal effort strength training with different loads on dynamic strength, cross-sectional area, load-power and load-velocity relationships. Eur J Appl Physiol Occup Physiol. 1997;75:193-199.
-
Nijs J, Torres-Cueco R, van Wilgen CP, et al. Applying modern pain neuroscience in clinical practice: criteria for the classification of central sensitization pain. Pain physician. 2014;17:447-457.
-
Nunes GS, Stapait EL, Kirsten MH, de Noronha M, Santos GM. Clinical test for diagnosis of patellofemoral pain syndrome: Systematic review with meta- analysis. Phys Ther Sport. 2013;14:54-59.
-
Oostendorp RA, Elvers H, Mikolajewska E, et al. Manual physical therapists' use of biopsychosocial history taking in the management of patients with back or neck pain in clinical practice. TheScientificWorldJournal. 2015;2015:170463.
-
Peters JS, Tyson NL. Proximal exercises are effective in treating patellofemoral pain syndrome: a systematic review. International journal of sports physical therapy. 2013;8:689-700.
-
Peterson MD, Rhea MR, Alvar BA. Maximizing strength development in athletes: a meta-analysis to determine the dose-response relationship. J Strength Cond Res. 2004;18:377-382.
-
Powers CM. The influence of abnormal hip mechanics on knee injury: a biomechanical perspective. The Journal of orthopaedic and sports physical therapy. 2010;40:42-51.
-
Powers CM. The influence of altered lower-extremity kinematics on patellofemoral joint dysfunction: a theoretical perspective. The Journal of orthopaedic and sports physical therapy. 2003;33:639-646.
-
Powers CM, Bolgla LA, Callaghan MJ, Collins N, Sheehan FT. Patellofemoral pain: proximal, distal, and local factors, 2nd International Research Retreat. The Journal of orthopaedic and sports physical therapy. 2012;42:A1-54.
-
Powers CM, Chen YJ, Scher I, Lee TQ. The influence of patellofemoral joint contact geometry on the modeling of three dimensional patellofemoral joint forces. Journal of biomechanics. 2006;39:2783-2791.
-
Powers CM, Chen YJ, Scher IS, Lee TQ. Multiplane loading of the extensor mechanism alters the patellar ligament force/quadriceps force ratio. J Biomech Eng. 2010;132:024503.
-
Powers CM, Ho KY, Chen YJ, Souza RB, Farrokhi S. Patellofemoral joint stress during weight-bearing and non-weight-bearing quadriceps exercises. The Journal of orthopaedic and sports physical therapy. 2014;44:320-327.
-
Powers CM, Ward SR, Fredericson M, Guillet M, Shellock FG. Patellofemoral kinematics during weight-bearing and non-weight-bearing knee extension in persons with lateral subluxation of the patella: a preliminary study. The Journal of orthopaedic and sports physical therapy. 2003;33:677-685.
-
RA VDH, Lankhorst NE, R VANL, Bierma-Zeinstra SM, Marienke VANMM. Exercise for treating patellofemoral pain syndrome: an abridged version of Cochrane systematic review. European journal of physical and rehabilitation medicine. 2016;52:110-133.
-
Rathleff MS, Rathleff CR, Crossley KM, Barton CJ. Is hip strength a risk factor for patellofemoral pain? A systematic review and meta-analysis. Br J Sports Med. 2014;48:1088.
-
Rathleff MS, Samani A, Olesen JL, et al. Neuromuscular activity and knee kinematics in adolescents with patellofemoral pain. Med Sci Sports Exerc. 2013;45:1730-1739.
-
Rathleff MS, Vicenzino B, Middelkoop M, et al. Patellofemoral Pain in Adolescence and Adulthood: Same Same, but Different? Sports Med. 2015;45:1489-1495.
-
Rhea MR, Alvar BA, Burkett LN, Ball SD. A meta-analysis to determine the dose response for strength development. Med Sci Sports Exerc. 2003;35:456-464.
-
Roos EM, Lohmander LS. The Knee injury and Osteoarthritis Outcome Score
(KOOS): from joint injury to osteoarthritis. Health Qual Life Outcomes. 2003;1:64.
-
Salaffi F, Stancati A, Silvestri CA, Ciapetti A, Grassi W. Minimal clinically important
changes in chronic musculoskeletal pain intensity measured on a numerical
rating scale. European journal of pain. 2004;8:283-291.
-
Salem GJ, Powers CM. Patellofemoral joint kinetics during squatting in collegiate
women athletes. Clin Biomech (Bristol, Avon). 2001;16:424-430.
-
Souza RB, Powers CM. Predictors of hip internal rotation during running: an
evaluation of hip strength and femoral structure in women with and without
patellofemoral pain. Am J Sports Med. 2009;37:579-587.
-
Steinkamp LA, Dillingham MF, Markel MD, Hill JA, Kaufman KR. Biomechanical
considerations in patellofemoral joint rehabilitation. Am J Sports Med.
1993;21:438-444.
-
Tanifuji O, Blaha JD, Kai S. The vector of quadriceps pull is directed from the
patella to the femoral neck. Clinical orthopaedics and related research.
2013;471:1014-1020.
-
Tiberio D. The effect of excessive subtalar joint pronation on patellofemoral
mechanics: a theoretical model. The Journal of orthopaedic and sports physical
therapy. 1987;9:160-165.
-
Toyone T, Tanaka T, Kato D, Kaneyama R, Otsuka M. Patients' expectations and
satisfaction in lumbar spine surgery. Spine. 2005;30:2689-2694.
-
Van Cant J, Pineux C, Pitance L, Feipel V. Hip muscle strength and endurance in
females with patellofemoral pain: a systematic review with meta-analysis. International journal of sports physical therapy. 2014;9:564-582.
-
Wallace DA, Salem GJ, Salinas R, Powers CM. Patellofemoral joint kinetics while squatting with and without an external load. The Journal of orthopaedic and sports physical therapy. 2002;32:141-148.
-
Weiss K, Whatman C. Biomechanics Associated with Patellofemoral Pain and ACL Injuries in Sports. Sports Med. 2015;45:1325-1337.
-
Wernbom M, Augustsson J, Raastad T. Ischemic strength training: a low-load alternative to heavy resistance exercise? Scand J Med Sci Sports. 2008;18:401- 416.